Время кровотечения норма у женщин. Определение длительности кровотечения (по Дуке). Что будем делать с полученным материалом
Принцип. Определяется длительность кровотечения из капилляров после прокола кожи скарификатором.
Ход работы. Определение может проводиться при проколе пальца или мочки уха. Глубина прокола должна быть не менее 3мм – только при этом условии кровь из ранки выделяется самопроизвольно, без нажима. Сразу после прокола включают секундомер. Первую каплю крови не удаляют ватой, как обычно, а прикасаются к ней фильтровальной бумагой, которая впитывает кровь. Далее снимают фильтровальной бумагой выступающие капли крови через каждые 30 секунд. Постепенно капли крови становятся все меньше. Когда следы крови перестанут оставаться, секундомер выключают.
Методика проведения и показания к применению
При использовании лекарственных препаратов первого поколения риск тромбоза составляет 1, 9% в течение 18 месяцев с последствиями, которые обычно являются серьезными и потенциально смертельными. Двойная антиагрегация, которая препятствует такому эффекту, несет риск кровотечения, который увеличивается в зависимости от продолжительности того же самого, поэтому целью достижения баланса между риском и выгодой является главная цель.
Представьте текущие данные об оптимальной продолжительности двойной антитромбоцитарной терапии и дайте рекомендации по определению того, что это должно быть для пациентов. Двойная антиагрегантная терапия направлена на то, чтобы избежать риска раннего тромбоза и уменьшить коронарные события, не связанные с исходным уровнем, особенно у пациентов с высоким риском сердечно-сосудистых событий или позднего тромбоза. Краткосрочная терапия может быть более безопасной альтернативой годичному стандарту и без разницы в эффективности у пациентов с низким сердечно-сосудистым риском.
Источники ошибок: недостаточно глубокий прокол, поспешное снятие капель крови, прикосновение фильтровальной бумагой к коже, что способствует остановке кровотечения.
Нормальные величины. Длительность кровотечения по Дуке составляет 2-4 минуты.
Диагностическое значение. Практическое значение имеет удлинение времени кровотечения, что наблюдается при тромбоцитопениях, заболеваниях печени, недостаточности витамина С, злокачественных опухолях и др. При гемофилии этот тест остается в пределах нормы.
Долгосрочная антитромбоцитарная терапия уменьшает тромбоз стента и коронарные события, но может увеличить риск клинически значимого кровотечения. До сих пор литература не позволяет нам определить идеальное время для двойной антиагрегации; Это должно быть определено для каждого конкретного случая.
При использовании стентов с лекарственным элюированием первого поколения риск тромбоза составляет 9% в течение 18 месяцев с последствиями, которые обычно являются тяжелыми и потенциально смертельны. Двойная антиагрегационная терапия, которая предотвращает такие эффекты, влечет за собой риск кровотечения, который увеличивается в зависимости от его продолжительности, поэтому целью достижения баланса между риском и выгодой является ключевая цель.
Определение времени свертывания капиллярной крови (по Сухареву)
Принцип. Определяется время образования сгустка крови в капилляре Панченкова.
Ход работы. Прокалывают кожу, удаляют первую каплю крови. Набирают самотеком кровь в чистый сухой капилляр Панченкова до метки «70-75» (25-30делений) без пузырьков воздуха и включают секундомер. Наклоном капилляра перемещают кровь на середину трубки. Через каждые 30 секунд наклоняют капилляр поочередно вправо и влево под углом 45 градусов. При этом капилляр необходимо плотно держать в руке, чтобы сохранить более высокую и постоянную температуру свертывающейся крови. В начале исследования кровь свободно перемещается внутри капилляра, а затем ее движение замедляется и появляется «хвостик» из нитей фибрина – это говорит о начале свертывания крови. При полном свертывании кровь перестает двигаться. Моменты начала и конца свертывания крови засекают по секундомеру.
Причины увеличения длительности кровотечения
Представить текущие данные об оптимальной продолжительности терапии двойной антиагрегацией и дать рекомендации по определению продолжительности лечения пациентов. Двойная антиагрегационная терапия направлена на то, чтобы избежать риска раннего тромбоза и уменьшить коронарные события, связанные с первоначальным, особенно у пациентов с высоким риском сердечно-сосудистых событий или позднего тромбоза. Кратковременная терапия может быть альтернативой стандарту один год и без разницы у пациентов с низким сердечно-сосудистым риском.
Нормальные величины. Начало свертывания: 30 секунд – 2 минуты;конец свертывания: 3-5 минут.
Диагностическое значение. Удлинение времени свертывания крови наблюдается при тяжелой недостаточности факторов, участвующих во внутреннем пути образования протромбиназы, дефиците протромбина и фибриногена, а также при передозировке гепарина.
Исчисление продолжительности кровотечения по методу Дуке
Длительная антиагрегационная терапия снижает риск тромбоза стента и коронарных событий, но может увеличить риск клинически значимого кровотечения. До сегодняшнего дня литература не позволяет определить идеальное время для двойной антиагрегационной терапии; это должно быть определено в соответствии с каждым конкретным случаем.
Что такое «коагулопатия, вызванная травмой»? Коагулопатия, вызванная травмой, является нарушением процесса свертывания крови, которое может произойти вскоре после травмы и может привести к кровотечению у пациента, который вызывает смерть. Что такое тромбоэластография и вращательная тромбоэластометрия?
8.4. КОНТРОЛЬНЫЕ ВОПРОСЫ ПО ТЕМЕ «ГЕМОРРАГИЧЕСКИЕ ДИАТЕЗЫ»
1. Что обозначает термин «Геморрагические диатезы»?
2. На какие группы делятся геморрагические диатезы?
3. Как проводится лабораторная диагностика тромбоцитопении, тромбоцитопатии, коагулопатии, вазопатии?
4. Морфология тромбоцитов.
5. Функции тромбоцитов.
Цель этого расследования. Читатели должны учитывать, что оценка точности теста не была единственной целью этих трех включенных исследований. Эти данные свидетельствуют о том, что в настоящее время эти тесты должны использоваться только для исследований. В обзоре подчеркивается, что недостаточно определить индексный тест исключительно в отношении устройства. Они проиллюстрированы на рисунке. Кроме того, должен быть указан протокол начала коагуляции, например, требуется более ясная необходимость в том, какая из этих мер является более надежной и которая более актуальна для конкретных клинических задач; Их может быть больше одного.
6. Методы подсчета количества тромбоцитов в крови.
7. Нормальное количество тромбоцитов в крови.
8. Причины тромбоцитопений и тромбоцитозов.
9. Какой механизм гемостаза характеризует длительность кровотечения и время свертывания капиллярной крови?
10. Длительность кровотечения в норме и при различных видах геморрагических диатезов.
Наконец, различные оценки тестов могут помочь оценить эти различные аспекты тестов. Оценка прогнозирующих исследований может прояснить связь между результатом теста и результатом пациента и предоставить больше знаний о лучших стратегиях лечения этого расстройства и группе пациентов. В настоящее время авторы этого обзора проводят обзор этих предсказательных исследований, который зарегистрирован в Международном проспективном реестре систематических обзоров.
Свертывания и фибринолиза
Значение вычислений точности значительно ослабевает из-за небольшого числа включенных исследований и опасений относительно риска смещения относительно теста индекса и эталонного стандарта. Невозможно дать рекомендации относительно использования глобальных мер гемостатической функции для травмы, согласно доказательствам точности теста, выявленного в этом систематическом обзоре. Данные сильно указывают, что в настоящее время эти тесты должны использоваться только для исследований. В разделе «Обсуждение» мы более подробно рассмотрим, что может включать это исследование.
11. Время свертывания капиллярной крови в норме и при тромбоцитопении, коагулопатиях, вазопатиях.
ГРУППЫ И РЕЗУС-ПРИНАДЛЕЖНОСТЬ КРОВИ
На поверхности клеток крови человека имеется большое количество структур, которые относятся к антигенам, то есть при попадании в организм другого человека стимулируют выработку антител. Их называют также изоантигенами [от греч. isos одинаковый], так как они встречаются у представителей одного вида, в отличие от гетероантигенов [от греч. heteros иной, другой], которые имеются у других видов млекопитающих.
Что влияет на длительность кровотечения
Коагулопатия, вызванная травмой, является нарушением процесса свертывания крови, которое происходит вскоре после травмы. В некоторых центрах тромбоэластография и вращательная тромбоэластометрия являются стандартными тестами, хотя в Соединенном Королевстве они чаще используются в области исследований.
Поиск был сделан 4 марта. Были также изучены справочные списки, обыски для форвардных цитат, и авторы связались. Участники были взрослыми пациентами с травмами в военном и гражданском контексте. Получение и анализ данных. Чувствительность и специфичность включенных исследований были проанализированы в повествовательной манере из-за того, что недостаточно исследований для проведения метаанализа.
Основатель науки о группах крови Карл Ландштейнер в 1901г. обнаружил различия в крови людей, которые впоследствии были обозначены как группы крови системы АВ0. Долгое время сведения о групповых различиях относились только к эритроцитам. Позднее стало известно, что такие различия присущи и другим компонентам крови: лейкоцитам, тромбоцитам, белкам плазмы. К настоящему времени открыто 26 систем антигенов эритроцитов (АВ0, Rh-резус, MNS, Kell, Lewis и др.), включающих 270 антигенов, системы антигенов лейкоцитов (HLA, NA, NB, NC), тромбоцитов (HPA) и 10 систем белков плазмы. С позиций современной имуногематологии, каждый человек имеет свою собственную уникальную группу крови - набор антигенов, которые могут явиться причиной иммунологической несовместимости при переливании крови и её компонентов, беременности, трансплантации органов.
Три исследования были включены в окончательный анализ. Три включенных исследования проводились в Соединенном Королевстве, Франции и Афганистане в контексте гражданских и военных травм. Поэтому результаты включенных исследований представлены в описательной форме и проиллюстрированы лесной диаграммой и результатами с графиками в плоскости эксплуатационной характеристики приемника.
Риск предвзятости и опасений относительно применимости результатов был низким во всех исследованиях для пациентов и областей потока и момента. Тем не менее, риск предвзятости и опасений относительно применимости результатов для доменов индексного теста был высоким или неопределенным, а риск смещения для стандартного эталонного домена был высоким. Это вызвало обеспокоенность по поводу интерпретации результатов чувствительности и специфики включенных исследований, которые могут вводить в заблуждение.
Однако в практической медицине под группами крови традиционно понимают сочетания только антигенов эритроцитов системы АВ0, так как именно они в первую очередь определяют совместимость при переливании крови.
9.1. ГРУППЫ КРОВИ СИСТЕМЫ АВ0
Группа крови (в традиционном понимании) – это сочетание антигенов эритроцитов системы АВ0, которое генетически предопределено и не изменяется в течение жизни.
К системе групп крови АВ0 относятся два групповых антигена (агглютиногена) - А и В и два вида антител к ним, которые в настоящее время принято обозначать анти-А и анти-В антитела взамен использовавшихся ранее α- и β- изогемагглютининов.
Уникальность системы АВ0 состоит в том, что в плазме у неиммунных людей имеются естественные антитела к отсутствующему на эритроцитах антигену. Во всех других системах эритроцитарных антигенов антитела не являются врожденными и могут появиться только вследствие антигенной стимуляции (переливания крови, беременности).
Различные сочетания антигенов и антител системы АВ0 образуют 4 группы крови, которые по международной номенклатуре обозначаются буквами по названию имеющихся антигенов: 0, А, В и АВ.
Таблица 35
Группы крови системы АВ0
Чаще у людей бывает первая (35%) и вторая группа крови (35-40%), реже – третья (15-20%) и четвертая (5-10%) группы.
В большинстве случаев антиген А обладает большой антигенной силой, то есть дает с антителами анти-А выраженную реакцию агглютинации. У 3-5% людей со второй группой и у 25-30% людей с четвертой группой крови антиген А имеет слабые антигенные свойства. Его обозначают как антиген А 2 . Слабые виды антигена А дают с антителами анти-А слабую агглютинацию (мелкую, позднюю), что может привести к ошибкам при определении группы крови.
Антитела анти-А так же, как антиген А, могут быть представлены двумя разновидностями, различающимися по времени действия – анти-А 1 и анти-А 2 . Антитела анти-А 1 относятся к антителам быстрого действия, а анти-А 2 - замедленного действия. Поэтому при определении группы крови исследование необходимо проводить в течение 5 минут.
В сыворотке у многих новорожденных групповые антитела отсутствуют. Они появляются обычно в течение первых месяцев жизни, и титр их постепенно нарастает, достигая максимума в возрасте 10-20 лет. В старости и при иммунодефицитных состояниях титр антител может снижаться.
Клиническое значение групп крови очень велико, так как дает возможность без осложнений переливать кровь и её компоненты от одного человека (донора) другому человеку (реципиенту).
В настоящее время для переливания используют только компоненты крови. Цельную кровь переливают в исключительных случаях – по жизненным показаниям и при отсутствии необходимых гемокомпонентов. Чаще всего для трансфузий применяют эритроцитную массу и плазму, желательно той же группы крови, к которой относится реципиент. В случае необходимости и в небольших количествах (до 500мл) возможно переливание эритроцитной массы не одногруппной, а совместимой с реципиентом крови.
При переливании крови и эритроцитной массы неукоснительно придерживаются правила: эритроциты донора не должны содержать антигена, соответствующего антителам реципиента, так как в этом случае происходит агглютинация и массивный гемолиз введенных донорских эритроцитов - опасное для жизни гемотрансфузионное осложнение. Небольшое количество эритромассы 0(I) группы крови, эритроциты которой не содержат антигенов А и В, можно перелить реципиенту с любой группой крови, поэтому лиц с I группой крови называют «универсальные доноры». До 500 мл эритроцитной массы А(II) и В(III) групп крови можно перелить, кроме одногруппных, только лицам с АВ(IV) группой крови. Эритроцитная масса АВ(IV) группы крови даже в небольших количествах не может быть перелита ни одной группе, кроме IV, зато в нее можно перелить небольшое количество эритромассы всех групп. Поэтому лиц с АВ(IV) группой крови называют «универсальными реципиентами».
При переливании плазмы крови учитывают антитела донора. Плазма донора не должна содержать антител, направленных против антигенов реципиента. Плазма 0(I) группы крови содержит оба агглютинина – α и β и ее нельзя переливать ни в какую группу крови, кроме I. Небольшое количество плазмы II и III групп крови может быть перелито только в 0(I) и одноименные группы. Плазма АВ(IV) группы не содержит агглютининов и может быть перелита (в небольшом количестве) людям с любой группой крови.
9.1.2. Методы определения группы крови
Определение групп крови проводится в соответствии с приказом МЗ РФ №2 от 9.01.98 «Об утверждении инструкций по иммуносерологии».
В настоящее время для определения группы крови используются 2 группы методов.
1. Методы, в основе которых лежит реакция агглютинации:
Прямая реакция с поликлональными реагентами (стандартными изогемагглютинирующими сыворотками I-III групп) или с моноклональными реагентами (цоликлонами анти-А и анти-В);
Перекрестный метод.
2. Методы гелевой технологии (сочетание реакции агглютинации и гель-
фильтрации).
Определение группы крови системы АВ0 при помощи стандартных изогемагглютинирующих сывороток
Принцип. Выявляют агглютиногены эритроцитов с помощью реакции агглютинации со стандартными сыворотками, содержащими агглютинины. По наличию или отсутствию агглютиногенов в исследуемых эритроцитах судят о групповой принадлежности крови.
Реагенты.
1. Стандартные изогемагглютинирующие сыворотки 0(I), А(II) и В(III) групп двух разных серий каждой группы.
2. Стандартная изогемагглютинирующая сыворотка АВ(IV) группы.
3. Изотонический раствор хлорида натрия - 0,9% раствор NaCl.
Специальное оснащение:
Подготовительная работа. Определение групп крови должно производиться при хорошем освещении и при температуре 15-25ºС. Флаконы со стандартными сыворотками ставят в специальный штатив в следующем порядке: слева – стандартные сыворотки 0(I) группы (одна сзади другой), в середине – стандартные сыворотки А(II) группы и справа – стандартные сыворотки В(III) группы. Отдельно ставят стандартную сыворотку АВ(IV) группы крови, употребляемую в качестве дополнительного контроля. В каждый флакон со стандартной сывороткой опускают сухую чистую глазную пипетку. Для промывания стеклянных палочек в химический стаканчик наливают воду. В стаканчик с изотоническим раствором опускают глазную пипетку.
Техника определения группы крови при помощи стандартных сывороток. На верхней части пластинки пишут фамилию и инициалы человека, у которого определяют группу крови. Делят стеклографом пластинку на 6 частей: по 3 в 2 ряда. В левом столбце сверху подписывают анти-А+В; в среднем столбце – анти-В; в правом столбце – анти-А. Под соответствующими обозначениями на пластинку с помощью глазной пипетки наносят по одной большой капле (0,1мл) изогемагглютинирующей сыворотки 1-3 групп двух разных серий – всего 6 капель. Каждую пипетку сразу же опускают в тот же флакон с сывороткой, из которого она была взята. Кровь для исследования берут из пальца. Помещают одну каплю крови в лунку предметного стекла или на нижнюю часть пластинки. Наносят чистой сухой стеклянной палочкой маленькие капли крови рядом с каждой каплей стандартной сыворотки. При этом капли крови должны быть примерно в 10 раз меньше капель сывороток. Перемешивают капли стандартных сывороток с находящимися рядом каплями крови стеклянной палочкой. После размешивания каждой капли стеклянную палочку промывают в стаканчике с водой и насухо вытирают ватой или фильтровальной бумагой. Замечают время. В течение 3 минут периодически покачивают пластинку. Через 3 минуты в те капли, где наступила агглютинация, добавляют по 1 капле изотонического раствора NaCl и периодически покачивают пластинку еще в течение 2 минут. Через 5 минут после перемешивания капель оценивают результаты реакции.
Трактовка результатов реакции. Реакция агглютинация в каждой капле может быть положительной или отрицательной. При положительной реакции, то есть при наличии агглютинации, в смеси появляются видимые на глаз красные зерна склеенных эритроцитов. Сыворотка при этом полностью или частично обесцвечивается. При отрицательной реакции, то есть отсутствии агглютинации, жидкость остается равномерно окрашенной в красный цвет. Результаты реакций в каплях с сывороткой одной и той же группы должны совпадать. Если агглютинация наступила во всех каплях, то есть исследуемая кровь относится к АВ(IV) группе, то для исключения неспецифической агглютинации дополнительно проводят контрольное исследование со стандартной сывороткой АВ(IV) группы. Для этого на пластинку наносят 1 большую каплю стандартной сыворотки АВ(IV) группы и рядом с ней – маленькую каплю исследуемой крови. Сыворотку и кровь перемешивают и наблюдают за ходом реакции в течение 5 минут, периодически покачивая пластинку. Отсутствие агглютинации в этой капле подтверждает АВ(IV) группу исследуемой крови. Появление агглютинации с сывороткой АВ(IV) группы говорит о неспецифическом характере наблюдающейся агглютинации.
Таблица 36
Оценка результатов определения группы крови при помощи стандартных изогемагглютинирующих сывороток
(-) отсутствие агглютинации
(+) наличие агглютинации.
Определение группы крови системы АВ0 с помощью цоликлонов анти-А и анти-В
Принцип. Такой же, как при определении групп крови со стандартными сыворотками – то есть выявление агглютиногенов в исследуемых эритроцитах с помощью агглютининов, содержащихся в цоликлонах анти-А и анти-В.
Реагенты: цоликлон анти-А (розового цвета) и цоликлон анти-В (голубого цвета).
Цоликлоны анти-А и анти-В содержат моноклональные антитела анти-А и анти-В (иммуноглобулины класса М) и не содержат антитела иной специфичности. Цоликлоны представляют собой разведенную асцитную жидкость мышей – носителей гибридом анти-А и анти-В.
Техника определения. Определение групп крови должно производиться при хорошем освещении и при температуре 15-25ºС. Определение может производиться в нативной крови с консервантом или в крови без консерванта, в том числе взятой из пальца. Размечают пластинку на 2 части. Левую часть пластинки подписывают «анти – А», правую – «анти – В». Наносят по одной большой (0,1мл) капле цоликлонов анти-А и анти-В под соответствующими обозначениями. Наносят по одной маленькой капле крови (в 10 раз меньшей, чем капли реагентов) рядом с каждой каплей цоликлона. Перемешивают капли крови с реагентом стеклянной палочкой, промывая после перемешивания палочку в воде и вытирая её насухо. Замечают время. Периодически покачивая пластинку, ждут 3 минуты. Агглютинация эритроцитов с цоликлонами обычно наступает в первые 3-6 секунд, но оценку результатов реакции ведут через 3 минуты, чтобы не пропустить позднюю агглютинацию со слабыми разновидностями антигена А или В.
Трактовка результатов. Результат реакции может быть положительным или отрицательным. Положительный результат выражается в агглютинации эритроцитов, видной невооруженным глазом в виде мелких красных агрегатов, быстро сливающихся в крупные хлопья. При отрицательной реакции капля остается равномерно окрашенной в красный цвет, агглютинаты не обнаруживаются.
Таблица 37
Оценка результатов определения группы крови системы АВ0
при помощи цоликлонов анти-А и анти-В
(-) – отсутствие агглютинации
(+) – наличие агглютинации.
Определение группы крови системы АВ0 перекрестным методом
Принцип. Одновременное определение агглютиногенов эритроцитов исследуемой крови с помощью стандартных сывороток и агглютининов исследуемой сыворотки с помощью стандартных эритроцитов.
Реагенты.
1. Стандартные изогемагглютинирующие сыворотки 0(I)αβ, А(II)β и В(III)α групп двух разных серий каждой группы.
2. Стандартные эритроциты групп 0(I), А(II) и В(III).
3. Изотонический раствор хлорида натрия - 0,9% NaCl.
Специальное оснащение: белая пластинка со смачиваемой поверхностью, глазные пипетки, химические стаканчики, стеклянная палочка, вата, спирт, скарификаторы.
Подготовительная работа. Определение групп крови должно производиться при хорошем освещении и при температуре 15-25ºС. Флаконы со стандартными сыворотками ставят в специальный штатив в следующем порядке: слева – стандартные сыворотки 0(I) группы (одна сзади другой), в середине – стандартные сыворотки А(II) группы и справа – стандартные сыворотки В(III) группы. В каждый флакон со стандартной сывороткой опускают сухую чистую глазную пипетку. В штатив устанавливают пробирки или флаконы со стандартными эритроцитами в следующем порядке: слева группы 0(I), в середине – группы А(II) и справа – группы В(III). Для промывания стеклянных палочек в химический стаканчик наливают воду. В стаканчик с изотоническим раствором NaCl опускают глазную пипетку.
Техника определения. Кровь для исследования берут из вены или пальца в сухую пробирку. Кровь центрифугируют или оставляют стоять на 20-30 минут для отделения сыворотки. Для лучшего отделения сыворотки следует через 3-5 минут отделить сверток от стенок пробирки, обведя его стеклянной палочкой. Делают на пластинке обозначения стеклографом в соответствии с таблицей. В верхней части пластинки у соответствующих обозначений наносят по одной большой капле (0,1мл) стандартных изогемагглютинирующих сывороток I-III групп двух разных серий. В нижней части пластинки у соответствующих обозначений наносят по одной маленькой капле (0,01мл) стандартных эритроцитов I-III групп крови. Из пробирки с исследуемой кровью осторожно, чтобы не взболтать эритроциты, пипеткой отсасывают сыворотку и наносят её по одной большой капле (0,1мл) на капли стандартных эритроцитов. Со дна пробирки этой же пипеткой набирают эритроциты и наносят их по одной маленькой капле (0,01мл) рядом с каждой их 6 капель стандартных сывороток. Перемешивают стеклянной палочкой во всех 9 каплях сыворотку с эритроцитами. После перемешивания каждой капли палочку промывают в воде и насухо вытирают. Замечают время. В течение 3 минут периодически покачивают пластинку. Через 3 минуты в те капли, где наступила агглютинация, добавляют по 1 капле изотонического раствора NaCl и периодически покачивают пластинку еще в течение 2 минут. Через 5 минут после перемешивания капель оценивают результаты реакции.
Таблица 38
Оценка результатов определения групп крови перекрестным методом
Трактовка результатов. Реакция агглютинация в каждой капле может быть положительной или отрицательной. При положительной реакции, то есть при наличии агглютинации, в смеси появляются видимые на глаз красные зернышки склеенных эритроцитов. Сыворотка при этом полностью или частично обесцвечивается. При отрицательной реакции, то есть отсутствии агглютинации, жидкость остается равномерно окрашенной в красный цвет.
Результаты реакций, полученных при помощи стандартных сывороток и стандартных эритроцитов, должны совпадать, то есть указывать на содержание агглютиногенов и агглютининов, соответствующих одной и той же группе крови.
9.2. РЕЗУС-ПРИНАДЛЕЖНОСТЬ КРОВИ
Система антигенов эритроцитов Резус, вторая по активности после системы АВ0, открыта в 1940 году К. Ландштейнером и Винером. Свое название антиген получил от обезьяны Macacus Rhesus, у которой он был обнаружен. Резус-фактор содержится на эритроцитах, лейкоцитах, тромбоцитах, в разных органах и тканях, а также в тканевой жидкости и околоплодных водах человека. Образование антигена резус начинается с 8-10 недели эмбрионального развития.
В настоящее время система Резус насчитывает более 75 антигенов, пять из которых являются клинически значимыми: D, C, Е, е. Отсутствие антигена D обозначают буквой d. Самым сильным антигеном системы Резус является антиген D, который и подразумевается под термином «резус-фактор». Именно по наличию или отсутствию на эритроцитах антигена D кровь делится на резус-положительную (Rh+) и резус-отрицательную (rh-). Различные сочетания антигенов резус в крови отдельных людей составляют 28 групп (фенотипов), которые представляют собой набор антигенов резус – по одному от каждого родителя, (например, СсDеe, ССddЕе). Четырнадцать фенотипов содержат антиген D и являются резус – положительными, а другие 14 не содержат антигена D и их относят к резус – отрицательным. Однако такая оценка резус-принадлежности крови применяется лишь для реципиентов. Доноры же считаются rh(-), если у них на эритроцитах не содержится ни антиген D, ни антиген С, ни антиген Е, то есть при фенотипе ccddee. Это связано с тем, что, хотя антигены С и Е менее активны, чем D, к ним также могут вырабатываться антитела.
Количество резус-положительных и резус–отрицательных людей различается у представителей разных рас. У европеоидов, в том числе и в РФ, доля rh(-) лиц составляет в среднем 14-16%, в то время как среди монголоидов rh(-) фенотип встречается менее чем у 1% населения, и резус-конфликты у них чрезвычайно редки.
У 1-3% резус-положительных лиц на эритроцитах содержится слабый вариант антигена D (D u), который дает мелкую, сомнительную агглютинацию с антителами анти-D. В этих случаях резус-принадлежность крови реципиентов и беременных женщин оценивают как rh(-), а кровь доноров – как Rh (+).
Система Резус в отличие от системы АВ0 не имеет естественных антител. Антитела антирезус появляются только после иммунизации резус-отрицательного организма в результате переливания резус-положительной крови или беременности резус-положительным плодом. Антитела к резус-антигенам сохраняются несколько лет, иногда всю жизнь. В большинстве случаев титр антител со временем постепенно снижается, но при повторном попадании в организм резус-антигена резко (лавинообразно) возрастает.
Резус антитела различаются по специфичности (анти-D, анти-С, анти-Е и др.) и по серологическим свойствам (полные и неполные). Полные антитела вызывают агглютинацию эритроцитов в солевой среде при комнатной температуре, а неполные – при повышенной температуре и в коллоидной среде (при добавлении желатина, полиглюкина, сывороточного белка). Полные антитела (IgM) синтезируются в начале иммунной реакции и вскоре исчезают из крови. Неполные антитела (IgG) появляются позже и являются причиной развития гемолитической болезни новорожденных, так как проходят через плаценту и вызывают гемолиз эритроцитов плода.
Определение резус-принадлежности крови основанона реакции агглютинации эритроцитов исследуемой крови с антителами, содержащимися в реагентах антирезус. Реагенты антирезус делятся на 2 группы: с полными и неполными антителами. Реагенты, содержащие полные антитела класса IgM, дают реакцию агглютинации в солевой среде. К ним относятся цоликлоны анти-D супер, анти-С супер, анти-Е супер, стандартные сыворотки антирезус анти-D с полными антителами и др. Реагенты, содержащие неполные антитела класса IgG (цоликлон анти-D, стандартные универсальные реагенты антирезус анти-D, анти-DС, анти-DСЕ и т.д.), дают реакцию агглютинации только в коллоидной среде. В зависимости от формы содержащихся в реагенте антител определение резус-принадлежности крови проводится в разных условиях (в солевой или коллоидной среде, при комнатной температуре или при нагревании), поэтому к каждому реагенту прилагается инструкция по его использованию. В настоящее время предпочтение отдается моноклональным реагентам антирезус (цоликлонам). Для определения антигенов системы Резус используется также гелевая технология.
Определение резус-принадлежности крови при помощи цоликлона анти-D супер (анти-D IgM моноклонального реагента)
Принцип. А нтиген D исследуемых эритроцитов выявляют реакцией агглютинации в солевой среде с моноклональными антителами анти-D, содержащимися в цоликлоне анти-D супер.
Цоликлон анти-D супер изготовлен на основе культуральной жидкости клеточной гетерогибридомы, полученной в результате слияния человеческой лимфобластоидной линии и миеломной клеточной линией мыши. Реагент содержит моноклональные полные антитела анти-D класса IgM и не содержит антител иной специфичности, поэтому может быть использован для выявления антигена D в эритроцитах любой группы крови.
Реагенты : цоликлон анти-D супер; стандартные Rh(+) и rh(-) эритроциты – для контроля специфичности реакции.
Техника исследования. Определение антигена D с помощью цоликлона анти-D супер можно производить в консервированной крови, в крови, взятой без консерванта, а также в крови из пальца.
На пластину со смачиваемой поверхностью наносят большую каплю (около 0,1мл) цоликлона анти-D супер, а рядом - маленькую каплю (0,01-0,05мл) крови и смешивают кровь с реагентом стеклянной палочкой. Ждут 20-30 секунд, а затем периодически покачивают пластинку. Через 3 минуты оценивают результаты реакции.
Трактовка результатов. При наличии агглютинации кровь оценивается как резус-положительная, а при отсутствии агглютинации – как резус-отрицательная. Для контроля специфичности при каждом исследовании необходимо ставить реакцию со стандартными D-положительными и D-отрицательными эритроцитами. Результаты определения резус-принадлежности исследуемой крови учитывают как истинные только в том случае, если со стандартными резус-положительными эритроцитами реагент дал реакцию агглютинации, а со стандартными резус-отрицательными эритроцитами агглютинации нет.
Образцы крови, которые при исследовании цоликлоном анти-D супер дали отрицательный результат, необходимо дополнительно тестировать с помощью реагентов, содержащих неполные антитела IgG для выявления антигена D u (поликлональной сывороткой или моноклональным анти-D реагентом).
9.3. КОНТРОЛЬНЫЕ ВОПРОСЫ К ГЛАВЕ «ГРУППЫ И РЕЗУС-ПРИНАДЛЕЖНОСТЬ КРОВИ»
1. Что означает понятие «Группа крови» в практической медицине и с позиций современной иммуногематологии?
2. Дайте характеристику групп крови системы АВ0.
3. Какими методами можно определить группу крови?
4. Какой принцип лежит в основе всех методов определения группы крови?
5. Какие реагенты используются для определения группы крови прямой реакцией?
6. Опишите результаты определения второй группы крови с помощью прямой реакции.
7. Почему перекрестный метод определения группы крови так называется?
8. Реагенты для перекрестного метода определения группы крови.
9. Результаты определения третьей группы крови перекрестным методом.
10. Что такое цоликлоны?
11. Результаты определения четвертой группы крови с цоликлонами.
12. Какие правила необходимо соблюдать при переливании эритроцитной массы и плазмы крови?
13. Какие антигены относятся к системе Резус?
14. В чем заключается различие между системами антигенов АВ0 и Резус?
15. Клиническое значение антигенов системы Резус.
16. По какому принципу кровь доноров и реципиентов относят к резус-положительной или резус-отрицательной?
17. Какие реагенты могут использоваться для определения резус-принадлежности крови?
18. Чем различаются цоликлоны анти-D и анти-D супер?
19. Что такое антиген D u ? Его клиническое значение.
20. Фенотип резус-отрицательного донора.
Глава 10
КОНТРОЛЬ КАЧЕСТВА ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
Контроль качества лабораторных исследований в КДЛ проводится в соответствии с приказом МЗ РФ № 45 от 7.02.2000 «О системе мер по повышению качества клинических лабораторных исследований в учреждениях здравоохранения РФ». Качество лабораторных исследований должно соответствовать требованиям по аналитической точности, установленным Минздравом РФ и выполняющим функцию отраслевых стандартов.
Для оценки качества исследований используется ряд понятий.
Точность измерений - качество измерений, отражающее близость их результатов к истинному значению измеряемой величины.
Погрешность измерения – отклонение результата измерения от истинного значения измеряемой величины.
Систематическая погрешность измерения – часть погрешности измерения, остающаяся постоянной или закономерно изменяющаяся при повторных измерениях одной и той же измеряемой величины.
Случайная погрешность измерения - часть погрешности измерения, изменяющаяся случайным образом при повторных измерениях одной и той же измеряемой величины.
Правильность измерений - качество измерений, отражающее близость к нулю систематических погрешностей.
Аналитическая серия - совокупность измерений лабораторного показателя, выполненных одновременно в одних и тех же условиях без перенастройки и калибровки аналитической системы.
Внутрисерийная воспроизводимость (сходимость) измерений - качество измерений, отражающее близость друг к другу результатов измерений одного и того же материала, выполненных в одной и той же аналитической серии.
Межсерийная воспроизводимость – качество измерений, отражающее близость друг к другу результатов измерений одного и того же материала, выполняемых в разных аналитических сериях.
Общая воспроизводимость – качество измерений, отражающее близость друг к другу всех измерений одного и того же материала (определяется внутрисерийной и межсерийной воспроизводимостью).
Установленное значение – метод-зависимое значение определяемого показателя, указываемое изготовителем контрольного материала в паспорте (инструкции). В связи с тем, что истинное значение измеряемой величины не может быть установлено абсолютно точно, на практике вместо термина «истинное значение» используется термин «установленное значение».
Обеспечение качества лабораторных исследований в КДЛ осуществляется системой внутрилабораторного контроля качества, при котором систематически определяются воспроизводимость и правильность исследований.
Систематическая погрешность измерения характеризует правильность измерений, которая определяется степенью совпадения среднего результата повторных измерений контрольного материала () и установленного значения измеряемой величины. Разность между ними называется величиной систематической погрешности или смещением, сдвигом и может быть выражена в абсолютных и относительных величинах. Систематическая погрешность, выраженная в относительных величинах, или относительная систематическая погрешность, рассчитывается в процентах по формуле 1:
В = (1), где
– среднее значение измерений контролируемого материала;
Установленное значение.
Случайная погрешность отражает разброс измерений и проявляется в различии между собой результатов повторных измерений определяемого показателя в одной и той же пробе. Математическая величина случайной погрешности выражается среднеквадратическим отклонением (S) и коэффициентом вариации (СV).
Среднеквадратическое отклонение (S) рассчитывается по формуле 2:
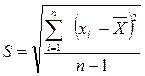 (2),
(2),
где – среднее арифметическое результатов измерений, высчитывается по формуле 3:
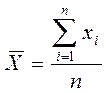 (3).
(3).
Коэффициент вариации (СV) рассчитывают следующим образом:
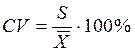
Длительность кровотечения является скрининговым тестом для выявления нарушений первичного гемостаза. Метод основан на определении времени кровотечения из нанесённой на поверхности кожных покровов небольшой ранки стандартного размера. Это время зависит от способности сосудисто-тромбоцитарных гемостатических механизмов останавливать кровотечение из повреждённых мелких сосудов и капилляров и поэтому его продолжительность может характеризовать состояние первичного гемостаза. Оно может быть нарушено вследствие дефектов сосудистого звена, неполноценности функциональных свойств кровяных пластинок или дефицита/дефекта плазменных кофакторов тромбоцитарных реакций (фибриногена, фактора Виллебранда), выраженной тромбоцитопении.
При снижении числа тромбоцитов менее 100х109/л имеется прямая связь между степенью тромбоцитопении и удлинением времени кровотечения. Длительность кровотечения коррелирует также с геморрагическими тенденциями при тромбоцитопатиях и болезни Виллебранда. Увеличение времени кровотечения наблюдается и при тяжёлой анемии (Ht
Помимо решения диагностических задач тест рекомендуется проводить для контроля за эффективностью применяемой гемостатической терапии, для своевременного выявления угрозы геморрагических осложнений при проведении дезагрегационной терапии. Длительность кровотечения должна быть определена у больного в период предоперационной подготовки, т.к. значительная часть больных с патологией тромбоцитарного звена гемостаза имеет скрытую форму заболевания, которая тем не менее дает тяжёлые кровотечения в ходе операции и после неё.
В настоящее время используют в основном два принципа при определении длительности кровотечения: проведение теста в условиях, не затрудняющих течение первичного гемостаза, и в условиях, препятствующих его осуществлению. К первым методам относится тест Duke, при выполнении которого колотую ранку глубиной 3,5 мм наносят скарификатором в нижней части мочки уха; выступающие капли крови осторожно, не прикасаясь к раневой поверхности, снимают фильтровальной бумагой через 15-30 с. Регистрируют время от момента нанесения укола до прекращения кровотечения, которое в норме не превышает 3 мин. Тест малочувствителен и не позволяет выявить нарушения при тромбоцитопатиях лёгкой и средней тяжести. Тем не менее этот метод должен применяться при первичном обследовании больного с неустановленной причиной первичного геморрагического диатеза. Только при неизмененных результатах теста Duke могут использоваться методы определения длительности кровотечения с применением воздействий, затрудняющих течение первичного гемостаза. При патологических исходных значениях метод Duke в дальнейшем может быть применён для оценки эффективности проводимой гемостатической терапии.
Наиболее распространёнными за рубежом методами определения длительности кровотечения второй группы являются различные модификации метода Ivy, который предложил проводить исследование на верхней конечности в условиях веностаза, затрудняющего сосудистые реакции. Веностаз достигается наложением на плечо обследуемого манжетки тонометра под давлением 40 мм рт.ст. В тесте Borchgrevink и Waaler на внутренней поверхности предплечья делают два разреза по 13 мм длиной и 1 мм глубиной. Существуют специальные приспособления, обеспечивающие стандартность наносимого повреждения. В норме длительность кровотечения из такой ранки менее 9 мин 37 с и менее 12 мин 4 с у мужчин и женщин, соответственно). После выполнения этого исследования на предплечье остаются небольшие рубцы, что затрудняет его применение с целью мониторинга.
А.С.Шитиковой предложена модификация метода Ivy (А.С.Шитикова. //Лаб. дело.-1975. - No10. - с. 597-602).
Определение длительности кровотечения проводится в условиях веностаза, но с нанесением колотой ранки в области концевой фаланги III-IV пальца. Кроме венозного застоя, повышению чувствительности метода служит второй, затрудняющий гемостаз фактор - погружение кончика пальца с нанесённой ранкой в жидкость, что позволяет оценить не только длительность кровотечения, но и объем кровопотери. Чувствительность метода значительно выше, чем теста Duke.
Техника исследования. В две пластиковых бакпечатки разового пользования наливают по 5 мл стерильного физиологического раствора пипеткой, предназначенной только для этой цели. Предплечье обследуемого свободно лежит на столе. На плечо накладываю манжетку тонометра и нагнетают воздух до 40 мм рт.ст. Это давление сохраняется в течение всего времени исследования. Обрабатывают спиртом концевую фалангу III или IV пальца и общепринятым способом с помощью скарификатора разового пользования производят укол в подушечку концевой фаланги точно на глубину 3,5 мм и одновременно включают секундомер.
Кончик пальца с нанесённой ранкой погружают в верхнюю часть раствора, наблюдают в проходящем свете за вытекающим столбиком крови, и в момент полного прекращения кровотечения выключают секундомер. В случае большой кровопотери и сильного окрашивания кровью раствора палец перед концом кровотечения переносят в другой стаканчик для точного установления момента его завершения.
С помощью пипеток на 5 и 0,2 мл (маркированных «для крови» и не используемых для другой цели) оценивают интенсивность кровотечения путём измерения добавочного объёма жидкости сверх налитых 5 мл. Определение времени кровотечения необходимо повторить два раза, но одномоментно не более двух раз, т.к. после третьего укола длительность начинает увеличиваться. Диагностическое значение имеет наибольшая из установленных величин. При значительном увеличении времени кровотечения исследование следует прекратить на 10-15 минуте, а при большой кровопотере - и раньше. В случае отрицательных результатов исследования у больных с клиническими признаками геморрагического диатеза необходимо проводить повторные определения в разные сезонные периоды и особенно во время обострения заболевания, поскольку для болезни Виллебранда и многих тромбоцитопатий характерна волнообразность в изменении показателей.
Пределы нормальных колебаний длительности кровотечения составляют у взрослых мужчин 70-196 с (Х=118 с), у женщин 87-208 с (Х=135с). Объем кровопотери - 0,01-0,40 мл. При необходимости статистической оценки полученных данных должны обрабатываться Ig значений длительности кровотечения, поскольку они у здоровых лиц имеют характер lg-нормального распределения.
Предотвращение возможных ошибок. Для минимизации нестандартности наносимого повреждения желательно, чтобы в лаборатории метод выполнял один квалифицированный лаборант. Нельзя усиливать гиперемию кожных покровов путём слишком энергичного протирания спиртом. Для устранения влияния на результат исследования спазма периферических сосудов в холодное время года больной, пришедший с улицы, должен находиться в помещении не менее двух часов. При значительном отклонении комнатной температуры от обычной (18-24°С) нужно контролировать температуру физиологического раствора, в который погружается палец, т.к. при его температуре ниже 16° и выше 33° время кровотечения удлиняется.
При первичном обследовании больные не должны принимать ацетилсалициловую кислоту и другие, отрицательно влияющие на функцию тромбоцитов лекарства, по крайней мере за 7-10 дней до исследования.
Метод не применим для оценки функции сосудисто-тромбоцитарного гемостаза при коллаптоидном состоянии, выраженной анемии.
